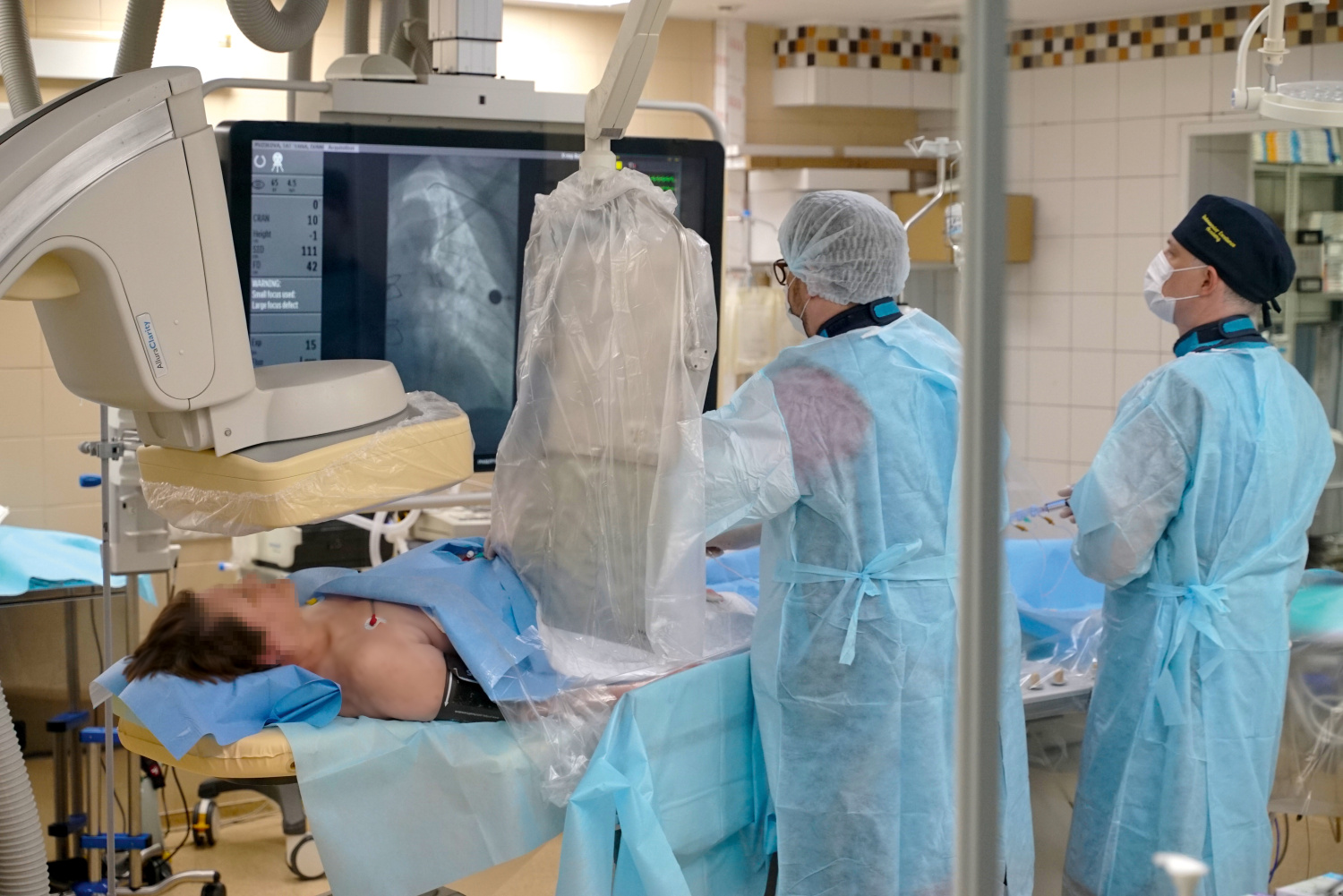
Специализированные сосудистые центры, предназначенные для помощи пациентам с инфарктами и инсультами, — достижение последнего десятилетия. На их счету тысячи спасенных жизней. Об организации и развитии инфарктной и инсультной сети столицы рассказывает Дмитрий Скрыпник.
— Дмитрий Владимирович, расскажите, пожалуйста, как создавалась сеть региональных сосудистых центров в нашем городе? С чего все начиналось?
— Все начиналось в 2013 году, когда Александр Вадимович Шпектор, будучи на тот момент главным кардиологом города Москвы, выдвинул идею создания инфарктной сети. Идея была и проста, и гениальна одновременно. В то время применялись два метода лечения больных с инфарктом миокарда с подъемом сегмента ST: медикаментозный, при помощи специальных тромболитических препаратов, и стентирование сосудов сердца. Однако вскоре исследования показали, что эффективность стентирования значительно превосходит медикаментозный тромболизис. В связи с этим решено было организовать в разных районах Москвы центры на базе городских больниц, в которых пациентам с инфарктом будут проводить эти хирургические вмешательства, оснастить эти центры специальным оборудованием, подготовить персонал и сделать так, чтобы скорая помощь везла этих больных только в те центры, где могут провести стентирование сосудов, а не туда, где проводят устаревшую тромболизисную терапию.
СЕГОДНЯ, ЕСЛИ ПАЦИЕНТУ ВРАЧ ИЛИ ФЕЛЬДШЕР СКОРОЙ СТАВЯТ ДИАГНОЗ «ИНФАРКТ» ИЛИ «ИНСУЛЬТ», НАПРАВЛЯЮТ В ТОТ СТАЦИОНАР, ГДЕ ЕСТЬ СВОБОДНАЯ РЕНТГЕНООПЕРАЦИОННАЯ ДЛЯ ПРОВЕДЕНИЯ СТЕНТИРОВАНИЯ
В создании этой сети участвовали и служба скорой медицинской помощи, ее главный специалист Николай Филиппович Плавунов и другие главные внештатные специалисты Москвы. Сегодня маршрутизация и все механизмы четко отработаны: если пациенту врач или фельдшер скорой ставит диагноз «инфаркт миокарда с подъемом сегмента ST», то его направляют в тот стационар, где есть свободная рентгенооперационная для проведения стентирования. В этом суть инфарктной сети.
— А сеть инсультных центров построена по тому же принципу?
— Да, она появилась тремя годами позже, в 2016 году. Собственно говоря, причина инфаркта и инсульта одинаковая: закрытый тромбом сосуд. Только при инфаркте этот сосуд снабжает кровью сердце, а при инсульте — мозг. Как только появились доказанные методики лечения ишемического инсульта при помощи хирургического малоинвазивного эндоваскулярного открытия мозговой артерии, Елена Юрьевна Васильевна, нынешний главный кардиолог г. Москвы, вместе с Александром Вадимовичем Шпектором и главным неврологом г. Москвы Николаем Анатольевичем Шамаловым и другими главными внештатными специалистами предложили надстроить существующую инфарктную сеть. В тот момент в ней было уже 24 стационара, в шести из них стали принимать по скорой пациентов с ишемическим инсультом для проведения операции по эндоваскулярному удалению тромба из сосудов мозговой циркуляции. Сегодня уже абсолютно все сосудистые центры проводят такие операции пациентам с ишемическим инсультом.
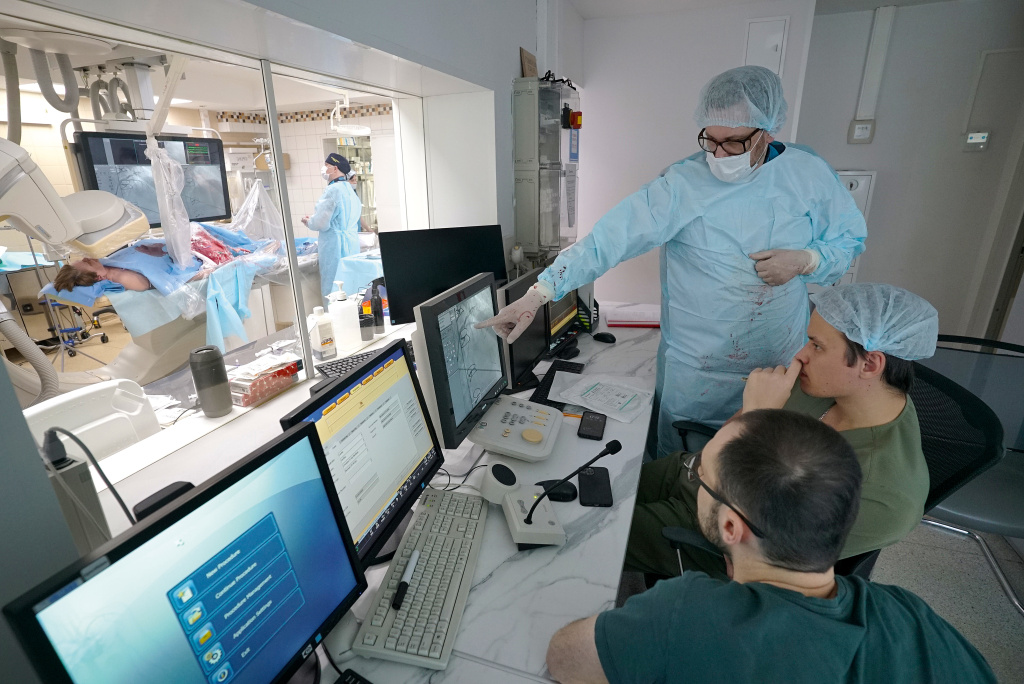
Спасение пациента с инфарктом миокарда, инсультом, выведение из шока — это командная работа. Фото: НИИОЗММ ДЗМ
Год назад произошло еще одно значимое улучшение сосудистой сети — появилась так называемая шоковая сеть, направленная на спасение от кардиогенного шока больных с инфарктом миокарда. Это крайне тяжелое осложнение инфаркта — состояние, при котором происходит резкое падение артериального давления. Смертность без лечения таких пациентов превышает 90 %. Спасти больного может только имплантация системы поддержки кровообращения. Пациента завозят в операционную, ему быстро подключают систему искусственного кровообращения и на ее фоне проводят операцию.
Буквально на днях мы рассматривали на обучающем семинаре с группой врачей историю болезни 28-летнего пациента. Его привезли к нам с инфарктом в состоянии кардиогенного шока. К счастью, молодого человека удалось спасти при помощи противошоковой технологии. Но до ее появления большинство больных просто не доезжало до операционной. Шоковая сеть постепенно развивается, начиналась она с шести, а сегодня насчитывает уже 12 стационаров, которые умеют не только стентировать сосуды сердца, но и проводить поддержку кровообращения.
— Какая подготовительная работа требуется для открытия сосудистого и шокового центров в стационаре?
— Это очень сложная работа, для этого надо пройти несколько этапов. Прежде всего необходимо наличие у специалистов определенных компетенций. Надо обучить команду, потому что спасение пациента с инфарктом миокарда, инсультом, выведение из шока — это командная работа. Один человек не может спасти пациента. Нужны врачи нескольких специальностей. Каждый должен знать свою часть работы, освоить необходимые навыки, новые технологии, а дальше команда должна «сыграться», чтобы стать единой. Это достигается при помощи обучения.
Второй этап — это оснащение, потому что если не будет высокотехнологичной аппаратуры, то невозможно реализовать технологии. Третий этап, не менее важный, — это финансирование: работа сосудистого центра требует дорогих расходных материалов. Должен быть принят соответствующий тариф, который позволяет их закупать. В Москве все это, к счастью, есть. Прохождение этих этапов требует значительного времени и ресурсов, поэтому строительство сетей идет не сразу во всех клиниках. Выбирается несколько стационаров, идет их переоборудование, обучение персонала. Как только один стационар проходит все этапы, в переобустройство включается следующий.

Фото: НИИОЗММ ДЗМ
— Вы говорите о командной работе. Как это выглядит на деле?
— Например, если больного с кардиогенным шоком привозят в центр, то уже в операционной его должна ждать команда. Кто-то собирает аппарат поддержки кровообращения — систему веноартериальной экстракорпоральной мембранной оксигенации (ЭКМО), кто-то должен реанимировать пациента, который находится в тяжелом состоянии, кто-то должен интубировать его в этот момент. Кто-то из команды ставит ему канюли ЭКМО, заводит их в тело пациента под рентгеноскопией на определенный уровень. В рентгенооперационной, где все это происходит, масса другой аппаратуры: ангиограф, аппараты искусственной вентиляции легких, аппараты для экспресс-анализа крови. Обязателен аппарат для ультразвуковых исследований. Он используется и для диагностики, и для того чтобы попасть в артерию. Обычно хирург, чтобы сделать прокол, прощупывает место и находит нужный сосуд по пульсации, но в состоянии кардиогенного шока нет кровообращения и нет пульсации. Во главе команды управляющий кардиолог, который к моменту операции успевает изучить историю болезни пациента. Он вырабатывает диагностическую концепцию и руководит всем процессом.
— Сколько специалистов должно быть в команде в момент проведения такой операции?
— Больше всего требуется специалистов в случаях кардиогенного шока: до 9–11 человек. Из них как минимум 4–5 врачей и около четырех медсестер. При инфаркте миокарда у пациента в операционной обычно два врача и две медсестры.
РАБОТА СОСУДИСТОГО ЦЕНТРА ТРЕБУЕТ ДОРОГИХ РАСХОДНЫХ МАТЕРИАЛОВ. ДОЛЖЕН БЫТЬ ПРИНЯТ СООТВЕТСТВУЮЩИЙ ТАРИФ, КОТОРЫЙ ПОЗВОЛЯЕТ ИХ ЗАКУПАТЬ. В МОСКВЕ ВСЕ ЭТО, К СЧАСТЬЮ, ЕСТЬ
— Часто ли поступают больные с кардиогенным шоком?
— Каждую неделю. Каждому стационару шоковой сети приходится несколько раз в месяц подключать систему поддержки кровообращения. Причем это может произойти как днем, так и ночью, и команда в полном составе должна быть в постоянной готовности. В нашей клинике при поступлении больного с шоком врачи и средний персонал собираются из трех отделений: эндоваскулярного, кардиореанимации и отделения кардиохирургической службы с системой поддержки кровообращения. Для вызова специалистов есть специальный сигнал.
— Где проходит обучение специалистов для работы в сосудистых, шоковых центрах?
— В Москве такое обучение очень хорошо организовано. У нас созданы восемь обучающих программ, курсы по ним проводится совместно с НИИ организации здравоохранения и медицинского менеджмента. Наше отделение является базой кафедры РОСУНИМЕД, которая также проводит обучение. Кроме того, мы работаем вместе с Кадровым центром Департамента здравоохранения города Москвы. Проблем с обучением нет. Но самое главное: оно должно проводиться практически каждый месяц. Для этого к нам приезжают врачи, и мы сами нередко выезжаем в открывающиеся центры, потому что многие моменты нужно отработать на месте, а заодно и проверить, все ли важные детали учтены при оборудовании рентгенооперационной, удобно ли там будет работать персоналу. Важно посмотреть, где какой аппарат будет подключаться, возможно, нужно будет установить дополнительные розетки, где подключается кислород, проверить, пройдет ли каталка с больным и с аппаратом искусственного кровообращения в двери, ведь он достаточно громоздкий. В некоторых больницах приходилось для этого даже расширять дверные проемы. Все эти моменты решаются в каждом стационаре с главными врачами, которые очень сильно вовлечены в эту работу.
Часть шоковых центров уже заработали, но нельзя еще сказать, что эта программа вышла на проектную мощность. Любой завод начинает производство с небольшого объема продукции, потом постепенно наращивает выпуск. В медицине то же самое: мы начинаем с небольшого количества больных и постепенно увеличиваем нашу мощность. Надо сказать, что в Москве работает очень много энтузиастов, которые хотят попасть в эту программу, что вполне объяснимо. Представьте, вам привозят шокового больного, и он у вас погибает. И так год за годом. Но вдруг появляется технология, которая поможет вытаскивать таких больных. Никто из врачей не хочет терять своих пациентов.
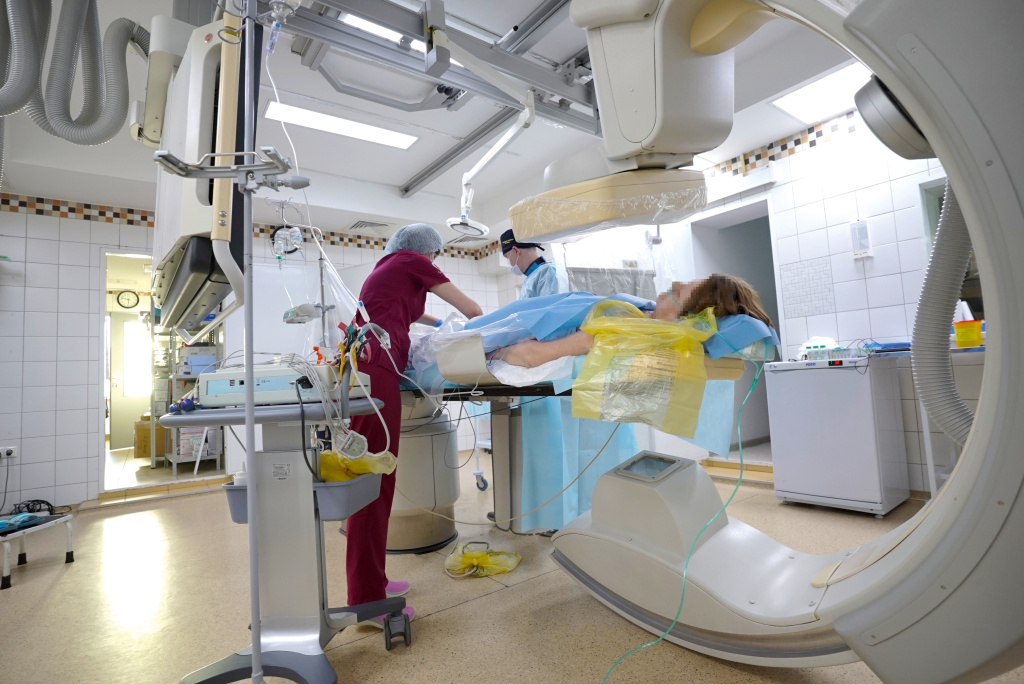
В случае инфаркта или инсульта чем быстрее прооперирован больной, тем лучше его клинический исход. Фото: НИИОЗММ ДЗМ
— Каковы перспективы развития инфарктной и инсультной сетей?
— Первое — это повышение оборотов и мощностей шоковой сети, включение в нее дополнительных стационаров, развитие более сложных технологий для лечения тяжелых больных при чрескожных коронарных вмешательствах высокого риска. У нас есть случаи, когда пациент пишет отказ от операции из-за крайне высокого риска. И хирург не очень настаивает, понимая, что сердце во время операции может остановиться. С появлением систем поддержки кровообращения ситуация кардинально меняется. Мы понимаем, что, если во время операции остановится сердце, система поддержки кровообращения позволит пройти те несколько минут или несколько десятков минут, пока мы восстанавливаем сосуды сердца. Это означает, что мы можем безопасно сделать операцию той части больных, за которых мы раньше не брались, считая, что их случай безнадежный.
Второй момент касается инсультной сети: за прошлый и за этот год появилось как минимум шесть исследований, которые показывают, что мы можем с хорошим результатом оперировать крайне тяжелых больных с большим ядром ишемии. Раньше их не оперировали, но оказывается, что даже у крайне тяжелых больных эти технологии работают. Сейчас идет наращивание числа этих операций у больных с ишемическим инсультом. В 2022 году было проведено более 1300 операций, а уже в 2023 году — более 1800 операций сделано именно благодаря внедрению этих технологий. Мы научились оперировать маленькие сосуды, сложные поражения, научились работать в коллаборации с сосудистыми хирургами, когда часть хирургического этапа делается открытым методом, а часть — при помощи внутрисосудистых технологий, потому что бывает так, что у одного больного какую-то часть лучше открыто прооперировать, а какую-то часть эндоваскулярно. На днях на конгрессе ко мне подошли врачи из Крыма, которые были у нас на обучении, они внедрили эти методики и теперь проводят уже сложнейшие операции. Московский опыт перенимается, и мы очень этому рады.
ПРЕЖДЕ ЧЕМ ВРАЧА ДОПУСКАЮТ ДО РЕНТГЕНООПЕРАЦИОННОЙ, ОН ОБЯЗАН ПОРАБОТАТЬ ПАЛАТНЫМ ВРАЧОМ В КАРДИОЛОГИЧЕСКОМ, В РЕАНИМАЦИОННОМ ОТДЕЛЕНИЯХ, ТОЛЬКО ПОСЛЕ ЭТОГО ОН МОЖЕТ ОПЕРИРОВАТЬ БОЛЬНЫХ
— Сколько специалистов работают в сосудистом центре вашего стационара? Какими компетенциями они обладают? Какой у них стаж работы? Есть ли у них ученые степени?
— Для того чтобы сказать, сколько специалистов участвует в лечении этих пациентов, просто назвать число хирургов недостаточно. На постоянной основе работают 8 хирургов, кроме этого, совместно с нашими хирургами работают сотрудники кафедры РОСУНИМЕД, люди из других отделений нашей больницы — реанимационного, кардиологического, кардиохирургического. У нас оперируют доктора наук, профессора, члены-корреспонденты РАН. Наши врачи постоянно ротируются и умеют работать в разных отделениях, знают разные участки работы. Прежде чем врача допускают до рентгенооперационной, он обязан поработать палатным врачом в кардиологическом отделении, в реанимационном отделении, только после этого он может оперировать больных. Такой порядок принят более четверти века назад. Кардиолог, который участвует в проведении эндоваскулярных операций, умеет читать ангиограммы, сам проводит ультразвуковое исследование, потому что экстренно приезжающий больной не может ждать, пока врач УЗИ его посмотрит и напишет заключение.
— Занимаются ли сотрудники вашего центра образовательной, научной деятельностью?
— Конечно! Вообще же идеальный врач в моем представлении, помимо лечения больных, должен заниматься наукой и преподавать. Когда ты обучаешь кого-то, готовишься к лекции, ты систематизируешь свои собственные знания, каждый раз раскладываешь их по полочкам. У тебя эти знания всегда близко лежат, поскольку ты их все время освежаешь. Научная исследовательская работа дает широкое поле для творчества, учит выбирать лучшую схему лечения для пациента, отстаивать свою позицию перед коллегами, а еще различные виды деятельности дают возможность переключаться. Это помогает избежать профессионального выгорания. Все наши сотрудники в той или иной мере участвуют во всех процессах. Мы следим, чтобы было так. В этом плане самая тяжелая работа у врача-дежуранта, который не ведет больных, а проводит с ними лишь ограниченное время, не знает, чем закончилось лечение, его горизонт событий — конец дежурства.
— Какие, на ваш взгляд, преимущества дает создание сети специализированных сосудистых центров для системы столичного здравоохранения?
— Прежде всего, скорая уже четко знает, что пациента с острым нарушением коронарного или мозгового кровообращения нужно в кратчайшее время доставить в ближайший сосудистый центр. Причем создана специальная программа, которая следит за нагрузкой в этих центрах. И если в ближайшем из них, до которого ехать три минуты, врачи заняты, а до другого центра ехать десять минут, но там свободна операционная, то везут во второй центр.
Следующий плюс сетевой структуры: благодаря ей созданы одинаковые алгоритмы лечения пациентов и компетенции врачей, которые работают в центрах. Это тоже очень важно, и мы за этим постоянно следим, так же как следим за тем, как в этих центрах оказывается помощь, не для того, чтобы кого-то наказать, а для того, чтобы вовремя выявить проблему и исправить: где-то помочь с инструментами, где-то с обучением специалистов. Это сеть. И, когда в одном ее звене возникает проблема, всегда можно связаться с коллегами, которые окажут помощь. Мы периодически выезжаем в другие стационары, чтобы помочь на месте. Например, провести операцию сложному больному с инсультом. Выбираем для этого наиболее опытных врачей, которые приедут, хоть ночью, и помогут прооперировать больного. Это тоже реализовано в Москве в рамках сети.
— В случае инсульта или инфаркта врачи часто говорят об окне возможностей, во время которого важно помочь пациенту. Какого размера это окно?
— Теоретически мы знаем время, за которое мозг гибнет, но есть исследование, которое показывает, что у некоторых людей мозг гибнет медленно, потому что хорошие коллатерали, то есть периферические сосуды, которые в обход питают мозг, поддерживая его. У нас есть пациенты, которых мы оперировали через сутки после развития инсульта с хорошим эффектом, а у кого-то коллатерали похуже, ткань мозга и через три часа может погибнуть. Но общий принцип такой: чем быстрее прооперирован больной, тем лучше его клинический исход. В большинстве случаев терапевтическое окно у больных с инсультом — это сутки.
С инфарктом миокарда все тоже зависит от клинической ситуации. Но чем быстрее поступит к нам больной, тем лучше будет результат. В первые 48 часов после инфаркта большинству пациентов вполне можно помочь.